 IMPLANTY ZĘBÓW – ciała obce wykonane z tytanu lub stopu tytanu, wszczepione w obrębie jamy ustnej, zastępujące korzeń utraconego zęba. Implanty zrastając się z kością, zapewniają stabilną podporę dla sztucznych zębów.
IMPLANTY ZĘBÓW – ciała obce wykonane z tytanu lub stopu tytanu, wszczepione w obrębie jamy ustnej, zastępujące korzeń utraconego zęba. Implanty zrastając się z kością, zapewniają stabilną podporę dla sztucznych zębów.
Schemat wszczepienia implantu:
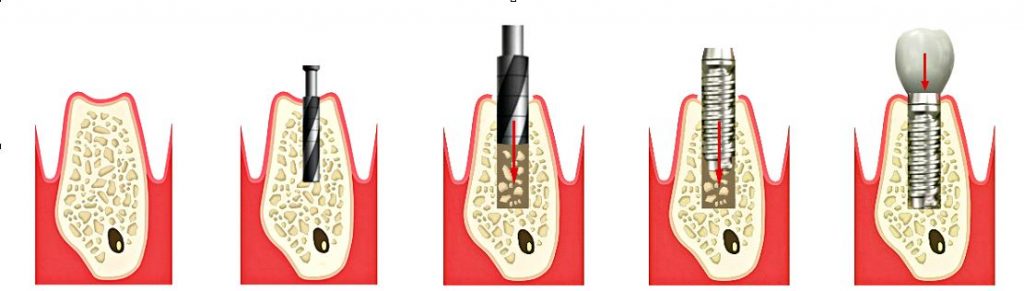
Zalety:
- najbardziej zbliżona do naturalnych zębów forma odbudowy protetycznej
- brak konieczności szlifowania zębów celem wykonania mostów protetycznych
- zmniejszają obciążenie pozostałych struktur jamy ustnej
- zmniejszają zanik kości postępujący po ekstrakcji zęba
- długoterminowe dane wskazują, że implanty mają znacznie większą trwałość niż konwencjonalne uzupełnienia protetyczne
Wskazania do implantacji:
- pojedyncze lub mnogie braki zębowe
- bezzębie
- nietolerancja lub niewystarczająca stabilizacja protez ruchomych
- brak zawiązków zębowych
Przeciwwskazania:
Ogólne:
- Choroby kości : osteoporoza, zaburzenia mineralizacji, choroba Pageta, Recklinghausena
- Choroby tkanki łącznej: sklerodermia
- Narkomania, choroba alkoholowa, palenie tytoniu
- Ciąża
- Leczenie immunosupresyjne
- Dożylne leczenie lekami z grupy bisfosfonianów
Miejscowe bezwzględne:
- Kość- miejscowe procesy destrukcyjne, stany zapalne przywierzchołkowe zęba, pozostawione korzenie zębów
- Tkanki miękkie- leukoplakia, liszaj rumieniowy, zmiany nowotworowe
- Stan po przebytej radioterapii okolicy twarzowej części czaszki
- Nieleczone choroby przyzębia,
Miejscowe względne:
- Niewystarczający zasób tkanki kostnej
- Zła higiena jamy ustnej
Podstawowy schemat postępowania w implantologii stomatologicznej:
- Postępowanie przedoperacyjne
- Wywiad chorobowy, ustalenie wskazań i przeciwwskazań do implantacji
- Wywiad stomatologiczny- ocena tkanek miękkich, podłoża kostnego, analiza zdjęć rtg oraz tomografii komputerowej
- Zaplanowanie położenia implantów
- Poinformowanie pacjenta o etapach, charakterze zabiegu, spodziewanych rezultatach i kosztach
- Postępowanie operacyjne
- Wybór systemu implantacyjnego
- Przygotowanie pacjenta do zabiegu- mycie, znieczulenie
- Nacięcie i odwarstwienie płata śluzówkowo-okostnowego
- Przygotowanie łoża dla implantu
- Wprowadzenie implantu, założenie śruby zamykającej, przykrycie płatem, szycie
- Postępowanie pooperacyjne
- W czasie pierwszych dni po zabiegu pacjent zgłasza się na co najmniej dwie wizyty kontrolne, podczas których ocenia się proces gojenia, higienę jamy ustnej oraz stan tymczasowej odbudowy protetycznej. Szwy usuwa się po 10-14 dniach od zabiegu.
Okres wgajania implantu wynosi ok. 3-6 miesięcy. Po tym czasie przystępuje się do odsłonięcia implantu. Podczas zabiegu w znieczuleniu miejscowym ustala się lokalizację implantu i nacina wokół niego dziąsło, a następnie zamienia śrubę zamykającą na śrubę gojącą, kształtującą dziąsło wokół implantu. Po ok. 2-4 tygodniach od osłonięcia implantu można przystąpić do etapu protetycznego. Na implant mocowany jest łącznik, a na niego przykręcana lub cementowana korona protetyczna lub element mocujący protezę.
Zastosowanie implantów stomatologicznych
Część 1: Leczenie bezzębia
Protezy całkowite są najbardziej konwencjonalną metodą leczenia bezzębia. Zastępują one brakujące zęby i sąsiednie tkanki miękkie. Muszą zastępować formę żywych tkanek jak najbliżej i funkcjonować w harmonii z otaczającymi tkankami. Pomimo przestrzegania wszystkich zasad biomechanicznych w produkcji, proteza całkowita żuchwy pozostaje wyzwaniem. Dzieje się tak ze względu na budowę kości, język i jego wielkość, oraz aktywność mięśni, co dodatkowo komplikuje leczenie protetyczne.
Implanty zostały z powodzeniem wykorzystane do pokonania nieodłącznych problemów protez całkowitych. Wskazaniem do zastosowania implantów są problemy z związanie z użytkowaniem protez, takie jak brak retencji i stabilności, trudności w jedzeniu i mowie, brak możliwości spożywania niektórych pokarmów, wrażliwość tkanek i otarcia tkanek, oraz brak adaptacji przez pacjenta.
Najbardziej optymalną metodą leczenia bezzębia jest wykonanie protezy, opartej na belce Doldera, przykręconej do 2 lub 4 implantów.
Badania wyraźnie wykazały znaczną poprawę stabilności protez opartych na implantach, a przez to polepszoną wydajność żucia, zwłaszcza twardych pokarmów. Są bardziej wygodne i ułatwiają mowę, więc wpływają na jakość życia oraz zadowolenie pacjenta. Pojawia się coraz więcej dowodów, że pacjenci użytkujący protezy na implantach modyfikują swoją dietę, polepszając stan odżywiania, co ma silny pozytywny wpływ na zdrowie ogólne, szczególnie dla osób starszych, który są narażone na niedożywienie.
Wykazują również wyższy wskaźnik przeżycia w porównaniu z standardowymi protezami całkowitymi. W związku z powyższymi zaletami, oraz niewielkim ryzykiem powikłań w opisanej metodzie, eksperci z całego świata, podczas panelu na Uniwersytecie McGill’a w Kanadzie w 2002 roku, opublikowali zgodne oświadczenie z którego wynika, że protezy oparte na implantach powinny stać się standardem opieki w leczeniu bezzębia żuchwy.
Zaprezentowana powyżej metoda jest formą uzupełnienia protetycznego ruchomego. Pacjent wyjmuje protezy z jamy ustnej i poddaje codziennym zabiegom higienizacyjnym (belka Doldera pozostaje przykręcona do implantów). Istnieje również możliwość leczenia bezzębia z uzupełnieniem protetycznym stałym, czyli przytwierdzonym do implantów w sposób trwały (zdjęcie uzupełnienia protetycznego jest możliwe tylko przez lekarza). Po wgojeniu implantów w kości (ilość indywidualnie dobierana do pacjenta) wykonujemy most protetyczny, który następnie zostaje zacementowany lub przykręcony do implantów.
Część 2: Leczenie braków skrzydłowych
Brak skrzydłowy definiujemy jako brak ostatnich zębów w łuku zębowym. Przykładowo, jednostronny brak szóstki, siódemki i ósemki, w szczęce albo żuchwie, stanowi właśnie brak skrzydłowy i skrócenie łuku zębowego (łuk zębowy kończy się na piątce). Natomiast brak szóstki i siódemki, przy obecności ósemki, stanowi brak międzyzębowy, a co za tym idzie, istnieje większa ilość rozwiązań protetycznych, mających na celu uzupełnienie tego braku. Brak międzyzębowy można uzupełnić mostem protetycznym na zębach własnych, natomiast nie jest to możliwe w przypadku braku skrzydłowego.
Braki skrzydłowe wiążą się z zaburzeniami zwarcia, zmniejszoną wydolnością żucia i zaburzonym początkowym etapem trawienia. Są one przyczyną przeciążenia pozostałych zębów oraz zmiany ustawienia sąsiadujących i przeciwstawnych zębów (przechylenie, objaw Godona). W efekcie u pacjentów z brakami skrzydłowymi, zwłaszcza obustronnymi, mogą pojawiać się trudności w jedzeniu i mowie, oraz niekorzystne zmiany w wyglądzie twarzy.
Braki skrzydłowe stanowią 72% braków częściowych i stanowią duży problem terapeutyczny. Można je odbudować za pomocą protez ruchomych, mostów jednobrzeżnych, uzupełnień kombinowanych wspartych na zębach własnych, bądź przy użyciu implantów stomatologicznych. Uzupełnienia kombinowane, oraz mosty jednobrzeżne wiążą się z koniecznością szlifowania sąsiednich zębów i mają bardzo ograniczone zastosowanie. Proteza ruchoma, mimo iż jest najpowszechniej stosowanym uzupełnieniem, w porównaniu z wymienionym posiada najwięcej wad. Przy sprzyjających warunkach w jamie ustnej, najlepszą obecnie metodą odbudowy braków skrzydłowych, jest wykonanie koron lub mostów wspartych na implantach.
Rozległe braki skrzydłowe i międzyzębowe, uzupełnione koronami i mostami protetycznymi wspartymi na zębach własnych i implantach.
Model gipsowy z koronami i mostami :
Część 3: Leczenie pojedynczych braków zębowych
Implanty w stomatologii są najczęściej stosowane w celu uzupełnienia pojedynczych braków zębowych. Niezależnie od przyczyny utraty zęba (próchnica, nieskuteczne leczenie kanałowe, uraz, czy tzw. „paradontoza”) korona na implancie, jest formą odbudowy protetycznej najbardziej zbliżoną do naturalnych zębów.
Alternatywną metodą odbudowy braku zęba jest wykonanie mostu protetycznego, jednak wiąże się to z koniecznością szlifowania sąsiednich zębów (tzw. filarowych), a więc ich kontrolowanego uszkodzenia. Ma to uzasadnienie w przypadku, gdy zęby filarowe są w znacznym stopniu zniszczone przez proces próchnicowy, czy posiadają rozległe wypełnienia i miały przeprowadzone leczenie kanałowe. W pozostałych przypadkach, metodą z wyboru leczenia pojedynczych braków zębowych powinno być leczenie implantoprotetyczne.
W zależności od czasu, który minął od usunięcia zęba, zabieg implantacji możemy wykonać w procedurze natychmiastowej (podczas jednego zabiegu: usunięcie zęba i implantacja), wczesnej (4-8 tygodni po usunięciu zęba), odroczona (12-16 tygodni) i późną (powyżej 6 miesięcy).
Największym wyzwaniem dla lekarza implantologa jest implantacja natychmiastowa, jednak ze względu na korzyści z niej płynące, obecnie to właśnie ten rodzaj implantacji wykonujemy najczęściej. Wszczepienie implantu w „świeży” zębodół po ekstrakcji jest korzystne z wielu powodów. Wykonujemy jeden zabieg zamiast dwóch, przez co w znaczny sposób skracamy gojenie i jest to najmniej traumatyczne dla pacjenta. Uzyskujemy mniejszą utratę kości oraz tkanek miękkich, a przez to unikamy dodatkowych zabiegów mających na celu odbudowę kości i dziąseł, efekt leczenia jest bardziej przewidywalny i przede wszystkim osiągamy najlepsze możliwe efekty estetyczne. W przypadku konieczności usunięcia zęba i planowania leczenia implantologicznego, należy przed podjęciem działań rozważyć możliwość implantacji natychmiastowej.
FAQ – PYTANIA I ODPOWIEDZI DOTYCZĄCE WSZCZEPIENIA IMPLANTÓW
1. Czy zabieg jest bolesny?
Zbieg implantacji wykonuje się w znieczuleniu miejscowym, takim jak przy leczeniu ubytków próchnicowych czy ekstrakcji zębów. Skuteczne znieczulenie miejscowe ma zagwarantować pacjentowi komfort podczas zabiegu. Znieczulenie ogólne czyli tzw. narkoza wykorzystywana jest podczas implantacji u pacjentów uczulonych na środki znieczulenia miejscowego, oraz w przypadku rozległych zabiegów augmentacyjnych (odbudowy kości).
2. Jaki jest czas trwania zabiegu?
Czas trwania zabiegu zależy od ilości wprowadzanych implantów. Pojedyncza prosta implantacja to zabieg ok. 30 minutowy. Trudniejsze i bardziej skomplikowane zabiegi mogą trwać do 2 godzin.
3. Jakie są koszty leczenia implantologicznego:
Koszty całkowite obejmują zabieg wszczepienia implantu oraz odbudowy protetycznej i ustala się je indywidualnie dla każdego pacjenta. Zależne są od warunków miejscowych w jamie ustnej, stopnia trudności zabiegu, rodzaju użytego systemu implantologicznego, dodatkowych materiałów, oraz rodzaju odbudowy protetycznej.
4. Jaki jest czas leczenia implantologicznego?
Czas leczenia zależy od ilości i umiejscowienia brakujących zębów, oraz stosowanego przez lekarza protokołu implantacji. Czas leczenia prostych przypadków to ok. 5 miesięcy (żuchwa) i ok. 8 miesięcy (szczęka). W przypadku implantacji natychmiastowej (ekstrakcja zęba połączona z jednorazowym wszczepieniem implantu podczas jednego zabiegu) to ok. 8 miesięcy. Przy większych pracach, połączonych z augmentacją (odbudową) kości, leczenie może trwać do 1,5 roku. „Implanty w jeden dzień”, to zabieg wszczepienia implantu z natychmiastowym wykonaniem korony. Należy jednak pamiętać, że jest to korona tymczasowa, którą po wgojeniu implantu w kość należy wymienić na ostateczną, a wskazania do takiej pracy są bardzo ograniczone.
5. Czy po zakończeniu leczenia implanty należy kontrolować?
Pacjent po przeprowadzonym leczeniu implantologicznym wymaga stałych, okresowych kontroli, tzn. minimum raz na pół roku, jest to niezbędnym wymogiem w procesie leczenia.
6. Czy implant zawsze się „przyjmuje”?
Około 3-5% implantów nie „przyjmuje się”. Występuje ich nadmierna ruchomość po okresie wgajania i konieczność usunięcia. Ponowną implantację przeprowadza się podczas zabiegu usunięcia „nieprzyjętego” implantu lub kilka miesięcy później. Nie wiąże się to z dodatkowymi kosztami dla pacjenta.
7. Czy utrzymanie higieny jest konieczne po leczeniu implantologicznym?
Decydujący wpływ na sukces leczenia ma higiena jamy ustnej oraz stałe kontrole. W tym przypadku higiena powinna być wzmożona. Zaniechanie zabiegów higienicznych, wiąże się z utratą implantów.
8. Jaka jest gwarancja?
Gwarancja „dożywotnia” może dotyczyć jedynie produktu jakim jest implant i jest udzielana przez producenta (np. że implant się nie złamie). Nie można gwarantować dożywotniego utrzymania implantu w kości, ponieważ zależy to od zbyt wielu czynników niezależnych od lekarza, a niekiedy również pacjenta (choroby przebyte, oraz te które mogą pojawić się w przyszłości, postępowanie pacjenta po zabiegu, stan higieny jamy ustnej, nawyki itd.) Dysponując dzisiejszą wiedzą i techniką nie jesteśmy w stanie ocenić potencjalnych zdolności gojenia tkanki kostnej i dziąsłowej, a przez to określić czasu funkcjonowania implantów. Możemy posłużyć się jedynie statystykami, które określają że wskaźnik 5-letni przeżycia implantów to ok. 95%, a 10-letni to ok. 80%.
9. Czy mogą wystąpić jakieś powikłania?
Lekarz nigdy nie może zagwarantować sukcesu swojego leczenia i musi brać pod uwagę możliwość wystąpienia powikłań. Naturalnym następstwem zabiegu może być obrzęk policzka czy wargi. Bóle pozabiegowe i infekcje zdarzają się rzadko. Z bardzo rzadkich powikłań należy wymienić zapalenie zatoki szczękowej, oraz podrażnienie czy uszkodzenie nerwu zębodołowego dolnego, które może skutkować zaburzeniem czucia w zakresie wargi dolnej (bez upośledzenia ruchomości).
10. Czy palenie tytoniu szkodzi implantom?
Na podstawie dostępnych badań ocenia się, że nałóg palenia stanowi dodatkowy czynnik ryzyka w terapii implantologicznej i może być przyczyną przedwczesnej utraty implantów (ryzyko dwukrotnie wyższe niż u osoby nie będącej palaczem tytoniu). Nałóg palenia nie powinien być absolutnym przeciwwskazaniem do leczenia implantologicznego.